SINDROME DEL TUNNEL CARPALE
La Sindrome del Tunnel Carpale (stc) è la neuropatia più frequente ed è dovuta alla compressione del nervo mediano al polso nel suo passaggio attraverso il tunnel carpale.
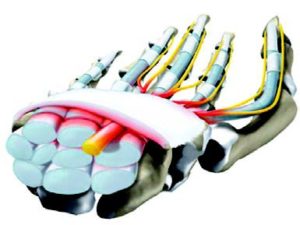
COS’E’ IL TUNNEL CARPALE
Il tunnel carpale è un canale localizzato al polso formato dalle ossa carpali sulle quali è teso il legamento traverso del carpo, un nastro fibroso che costituisce il tetto del tunnel stesso, inserendosi, da un lato, sulle ossa scafoide e trapezio e dall’altro sul piriforme ed uncinato (ossa del carpo della mano).
In questo “tunnel” passano strutture nervose (nervo mediano), vascolari e tendinee (tendini muscoli flessori delle dita).
QUALI SONO LE CAUSE DELLA STC?
La patogenesi occupazionale sembra essere la causa più frequente per lo sviluppo della Sindrome del Tunnel Carpale.
E’ stata dimostrata un’ associazione con i lavori ripetitivi, sia in presenza (rischio più elevato) che in assenza di applicazione di forza elevata.
E’ stato dimostrato che prolungati e/o ripetitivi movimenti di flesso-estensione del polso (in minor misura anche la flessione delle dita), provocano un aumento della pressione all’interno del tunnel carpale e che il ripetuto allungamento dei nervi e dei tendini che scorrono dentro il tunnel possono dar luogo ad una infiammazione che riduce le dimensioni del tunnel determinando la compressione del nervo mediano.
Anche malattie sistemiche possono essere associate alla Sindrome del Tunnel Carpale (es. diabete mellito, artrite reumatoide, mixedema, amiloidosi), come pure situazioni fisiologiche (gravidanza, uso di contraccettivi orali, menopausa), traumi ( pregresse fratture del polso con deformit articolari), artriti e artrosi deformanti.
QUALI SONO I SINTOMI?
Nelle fasi iniziali della patologia la Sindrome del Tunnel Carpale (stc) si manifesta con formicolii, sensazione di intorpidimento o gonfiore alla mano, prevalenti alle prime tre dita della mano e in parte al quarto dito, soprattutto al mattino e/o durante la notte; successivamente compare dolore irradiato anche all’avambraccio, sintomi definiti “irritativi”.
Se la patologia si aggrava compaiono sintomi neurologici come perdita di sensibilità alle dita e/o perdita di forza della mano.
QUALI SONO I LAVORI PIU’ RISCHIOSI?
La Sindrome del Tunnel Carpale presenta una significativa associazione con alcune attività lavorative. Ne risultano infatti più spesso colpiti gli addetti al settore manifatturiero, elettronico,tessile, alimentare, calzaturiero, pellettiero, come pure gli addetti al confezionamento pacchi, cuochi di albergo, gli addetti ai pubblici esercizi.
PERCHE’ I SINTOMI SONO PREVALENTI LA NOTTE E AL RISVEGLIO?
I pareri in proposito non sono univoci.
Verosimilmente le cause sono molteplici: di notte il polso può rimanere a lungo iperflesso o iperesteso determinando così, come spiegato sopra, una maggiore pressione all’interno del tunnel carpale, con compressione del nervo mediano; la posizione sdraiata può ridistribuire i liquidi corporei con un aumento di questi agli arti superiori e quindi anche all’interno del tunnel carpale con conseguente aumento della pressione; il riposo stesso della mano non permetterebbe il drenaggio dei liquidi all’interno del tunnel carpale.
E’ PIU’ FREQUENTE NELLE DONNE:
L’incidenza della Sindrome del Tunnel Carpale (stc) è circa tre volte più elevata nella donna rispetto all’uomo ed è variabile a seconda dell’attività lavorativa svolta, fino a 60 casi ogni 100 lavoratori in particolari attività.
In circa il 70% dei casi è bilaterale con prevalenza della mano dominante.
E’ SEMPLICE LA DIAGNOSI?
Quando il paziente riferisce formicolio (parestesie) e/o dolore, spesso irradiato all’avambraccio, prevalentemente notturno o mattutino, la diagnosi di Sindrome del Tunnel Carpale è ritenuta la più probabile.
Tuttavia è importante eseguire un esame obiettivo neurologico e l’esame EMG (elettromiografico).
L’esame obiettivo neurologico valuta la forza, i riflessi osteotendinei , la sensibilità e può avvalersi di tests clinici.
I più conosciuti sono il test di Tinel e di Phalen.
Nel primo si percuote con il martellino da riflessi sopra il tunnel carpale, il paziente dovrebbe avvertire una scossa nel territorio di innervazione del nervo mediano; nel secondo si flette o si estende la mano sull’avambraccio per un minuto, i pazienti dovrebbero avvertire l’insorgenza di formicolii o il peggioramento di questi.
Comunque i tests possono dar luogo molto frequentemente a risposte false negative o false positive e pertanto sarebbe meglio non fidarsi troppo del risultato ottenuto.
E’ quindi consigliabile effettuare sempre un esame EMG per valutare adeguatamente la gravità della sindrome e per escludere compromissioni nervose a differenti livelli (ad esempio compressione cervicale).
L’esame emg permette inoltre di classificare la gravità del danno.
La diagnosi di Sindrome del Tunnel Carpale non è pertanto generalmente difficile, se l’iter diagnostico è completo.
QUAL’E’ L’EVOLUZIONE DELLA STC?
Solitamente in assenza di trattamento o di cambiamento dell’attività lavorativa, la Sindrome del Tunnel Carpale tende ad aggravarsi negli anni. Tuttavia in alcuni pazienti rimane stazionaria nel tempo.
L’esperienza clinica dimostra che durante i periodi freddi la sintomatologia si esacerba e migliora durante i periodi caldi, pur non modificandosi la gravità della patologia.
CURA DELLA SINDROME DEL TUNNEL CARPALE (STC)
La terapia della Sindrome del Tunnel Carpale (stc) è essenzialmente chirurgica.
E’ importante non operare il paziente troppo tardi , in quanto possono permanere esiti neurologici (perdita di forza e/o sensibilità).
L’intervento:
Viene eseguito in regime Ambulatoriale ed in anestesia locale.
Dura generalmente circa 15 minuti e prevede una piccola cicatrice chirurgica ed il taglio del legamento traverso del carpo (il “tetto” del tunnel) con la liberazione del nervo mediano.
Il post-operatorio:
La convalescenza è di solito breve (circa 2/4 settimane).
In questo periodo è opportuno NON eseguire lavori impegnativi con la mano operata e/o alzare pesi eccessivi.
In 15^ giornata post-operatoria vengono rimossi i punti di sutura cutanei e si inizia un ciclo di fisiochinesiterapia per un completo recupero dell’uso della mano che avviene solitamente in circa 30 gg.
E’ opportuno ricordare però che, se l’intervento è stato eccessivamente procrastinato, la ripresa del nervo mediano può essere molto lenta (anche 6/12 mesi) in quanto le strutture nervose sono strutture cosiddette “nobili” che se danneggiate impiegano molto tempo per il recupero.